今日は、薬について勉強する上で“個人的に”心がけている点について記します。
※注 先に断っておくと、僕は薬剤師でも薬学部の学生でもないので、あくまでもいち患者視点での見解ですので、その点を重々ご了承ください。”個人的に”と括弧付きにしたのもそのためです。
これから先、各くすりについて調べたことについても発信していきたいのですが、まずは薬一般についてどう捉えているかや、薬との付き合い方、どのような点を目安に薬について学ぶかなどについての意見をまとめておきます。
薬についての考え
ちょっとセンセーショナルな言い方かもしれませんが、あらゆる薬は毒と思ってます。
毒性学の父と呼ばれる16世紀のスイス人医師・パラケルススも、「全てのものは毒であり、毒でないものなど存在しない。その服用量こそが毒であるか、そうでないかを決めるのだ」という格言を残しています。
極端な話、水でも塩でも摂取しすぎると人を死に至らしめることはできますが、そういう次元の話とも少し違います。薬には、ご存知のように副作用と呼ばれる明確なリスクがありますね。副作用とされる症状が発現するにせよ、しないにせよ、その症状が軽度にせよ、重度にせよ副作用のない薬はありません。薬は飲まないに越したことはないという意見です。
では、僕個人が全く薬を否定しているのかといえばそうではありません。変毒為薬という言葉がある通り、毒としてのデメリットを凌ぐ薬としての大いなるメリットがあります。特に救命救急のような緊急を要す場合、ある種の細菌感染症に対する特効薬のような存在である抗生物質、痛みの緩和や麻酔などは西洋医学の薬が優れてた効力を発揮する場面です。
ということで僕の考えをまとめると、次のようになります。
② 薬を使用することによるリスク(作為のリスク)を常に念頭におく
③ 薬を使用しないことによるリスク(不作為のリスク)も同時に考える
『薬を使用するメリット>薬のリスク』言い換えれば、『薬を使用しないリスク>薬を使用するリスク』であれば薬を使用すべきでしょう。
①は個人的意見ですが、薬の使用・服用に対して特に疑問を持ってなかった人には②を、薬をなるべく使用したくないと感じている人には③をそれぞれ意識していただければと思います。
薬との付き合い方
『薬を使用するメリット>薬のリスク』なら薬を使えばいいという、当たり前に聞こえそうなことをいいました。また、当然多くのひとにとってメリットが大きいから薬として認可されています。個々人がある薬を使用することについての判断(メリットとデメリットの比較)はどうのように行うのが合理的でしょうか?
例えば、かつて(1950年まで)日本の死亡原因の首位であった結核に感染し発病してしまったら、抗結核薬を用いた化学療法治療を受けることになるでしょう。だいたい6ヶ月間くらいです。この治療は基本的には受けなければなりません(他人に感染しますからね)。
一方、風邪になって薬を服用するかどうかは、個人の自由でしょう。
そして潰瘍性大腸炎の場合、僕は下記の理由でその判断はある意味とても難しい状況にあると思います。
- 病気の原因がわからないため、完治という概念がない
- 寛解維持治療では、長期間(=基本的には、ずっと)薬の服用を継続しなければならない
- 病状の個人差が大きい
- 薬の効果の個人差が大きい
- 薬(治療法)の選択肢が多い
- 基本的にはすべて対症療法3
- ステロイド治療の問題:離脱症状、副作用
- 非常に高価な治療薬がある(生物学的製剤)
寛解維持できているのは、継続服用している5-ASA製剤のおかげなのか、単に調子がいいのかだけなのか?統計上は服薬を遵守したほうが、12か月あるいは24か月後の寛解維持率が高いです。ということで僕も一応服薬を続けていますが、あくまで統計上の話です。個々人にとって、病状への寄与度は食べ物やストレス、生活環境のほうが薬の服用状況よりはるかに大きい可能性があります。
一方で、近頃の体のダルさは単に体調の波が底なのか、あるいは何かしらの薬の副作用の可能性はないのかといった疑問も個人レベルでは確たる検証不可能といっていいでしょう。唯一できるとすれば薬をやめてみることぐらいですが、副作用が重篤な場合を除いては再燃のリスクも検討する必要があります。
患者としての僕の望みは、副作用が少なく意味がある(効果がある)薬を服用したいということです。逆にいうと意味がない(効果がない、なんのために飲んでいるのか分からない)薬は服用したくないです。
そのためには、患者も薬について学び知識をつけること、(薬の変化に伴う)自分の病状・体調を観察すること、そして自分で選択することです。医師からの処方を漫然と受け入れるだけで、何のための薬かを把握せずに服用している人が多いのではないでしょうか。薬を飲むのはあなた自身であるということを忘れないようにしましょう。
薬についての学び方
患者側でどのような点に着目して薬についての知識をつけるのか、僕の意見をお伝えします。
※内服薬を基本に記すのですべて”飲む”と表記しています。注射、その他剤状の場合も適切に読み替えてください。
薬の名前
飲んでいる薬の名前くらいは把握しておきたいです。といっても、実はなかなかややこしいものです。
こちらの記事にまとめましたので参考にしてください。
用法・用量
1日に何回飲むのか、いつ飲むのか(用法)、どのくらいの量を飲むのか(用量)を把握しましょう。そんなの当然分かっているという人も、標準の用量に対して自分の処方量がどうなのかも調べてみましょう。下に例にあげたアサコールとリアルダは同じメサラジン製剤でも用法や最大用量が異なりますね。
例)アサコールの場合(アサコール®錠400mg)
—以下転載(Pmdaより)—
成分・含量
1錠中にメサラジン400mgを含有する。
用法・用量
**通常,成人にはメサラジンとして1日2,400mgを3回に分けて食後経口投与するが,寛解期には,必要に応じて1日1回2,400mg食後経口投与とすることができる。活動期には,1日3,600mgを3回に分けて食後経口投与する。なお,患者の状態により適宜減量する。
用法・用量に関連する使用上の注意
*1日3,600mgを,8週間を超えて投与した際の有効性は確立していないため,漫然と投与せず,患者の病態を十分観察し,重症度,病変の広がり等に応じて適宜減量を考慮すること。
例)リアルダの場合(リアルダ®錠1200mg)
—以下転載(Pmdaより)—
成分・含量
1錠中 メサラジン 1200mg
用法・用量
通常、成人にはメサラジンとして1日1回2,400mgを食後経口投与する。活動期は、通常、成人にはメサラジンとして1日1回4,800mgを食後経口投与するが、患者の状態により適宜減量する。
(用法・用量に関連する使用上の注意)
1日4,800mgを投与する場合は、投与開始8週間を目安に有効性を評価し、漫然と継続しないこと。
薬価
薬価とは、国により決定される医療用医薬品の公定価格のことです。
患者(と健康保険組合)が医療機関や薬局から請求させる金額であり、医療機関や薬局が医薬品卸業者から薬を仕入れる取引価格ではありません。
現在、保険診療に用いられる医療用医薬品として官報に告示されている品目は約1万6千程度あり、厚生労働省から発行される「薬価基準」というリストにその価格が収載されています。
内用薬、注射薬、外用薬(軟膏、坐薬、吸入薬、うがい薬など)、歯科用薬剤の区分でそれぞれリストがあります。
潰瘍性大腸炎の治療薬で例をあげると、
■アサコール錠400mg(ゼリア新薬工業):1錠 69.80円
■レミケード点滴静注用100(田辺三菱製薬):1瓶100mg 80,426円
となります。(2018年8月現在)
厳密な計算は複雑ですが、このうち概ね3割、特定医療費の場合は2割が患者負担となります。
厚生労働省のサイトより「薬価基準」を参照できますし、薬価を簡単に検索できる便利なサイトがあります(下記リンク)。
●薬価基準収載品目リスト及び後発医薬品に関する情報について(平成30年7月1日適用)|厚生労働省
長期にわたり薬を使用する上で、一度自分の使っている薬がどの程度の価格なのか知っておくのをおすすめします。
薬理作用(主作用・副作用)
薬理作用とは薬物が生体に及ぼす作用のことです。
機能的変化を起こす薬理作用の基本形式には次の5つが挙げられます。

また、次の4つの観点からそれぞれ次の通り分類できます。
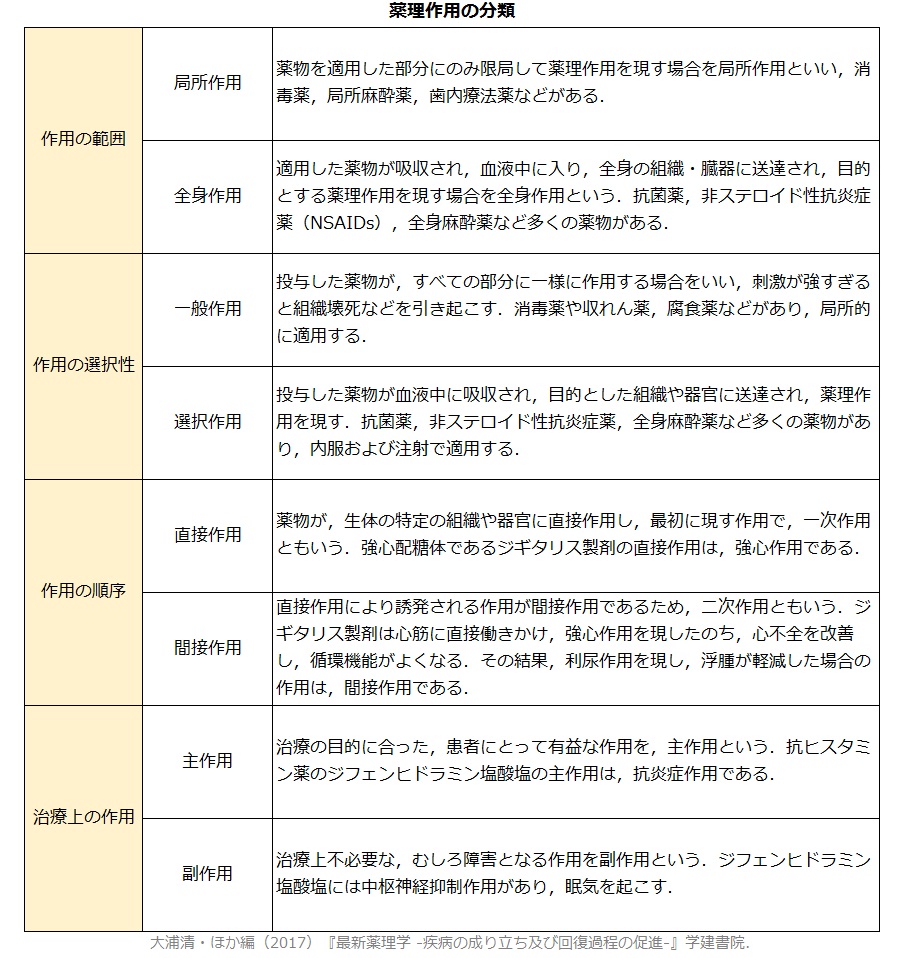
潰瘍性大腸炎治療薬の大部分が主作用として、直接または(免疫抑制などにより)間接的に抗炎症作用を狙ったものです。
同時に、副作用もある種の薬理作用です。患者側で治療を選択する際はむしろこちらの情報を正しく、十分に把握することが大切です。
作用機序
薬が作用するメカニズムのことです。
例えば、タクロリムス(商品名:プログラフ®)の免疫抑制作用のメカニズムは、ハーバード大学の有機化学者であるスチュアート・シュライバー教授によって解明されました。
T細胞は抗原刺激などにより活性化すると,細胞内カルシウムの上昇により脱リン酸化酵素であるカルシニューリンが活性化し,細胞質内に存在する転写因子NFATの脱リン酸化が生じることにより核移行が生じ,IL-2 産生などの種々の活性化に伴う現象が生じる.タクロリムスはT細胞内のFKBP(FK506 結合タンパク質)と複合体を形成してカルシニューリンの活性化を抑制することによりNFAT脱リン酸化反応を阻害し,結果としてT細胞の活性化を強く抑制する.
日本内科学会雑誌第100巻第10号 p.2948-2953
図で書くとこんな感じです。
タクロリムスの作用機序
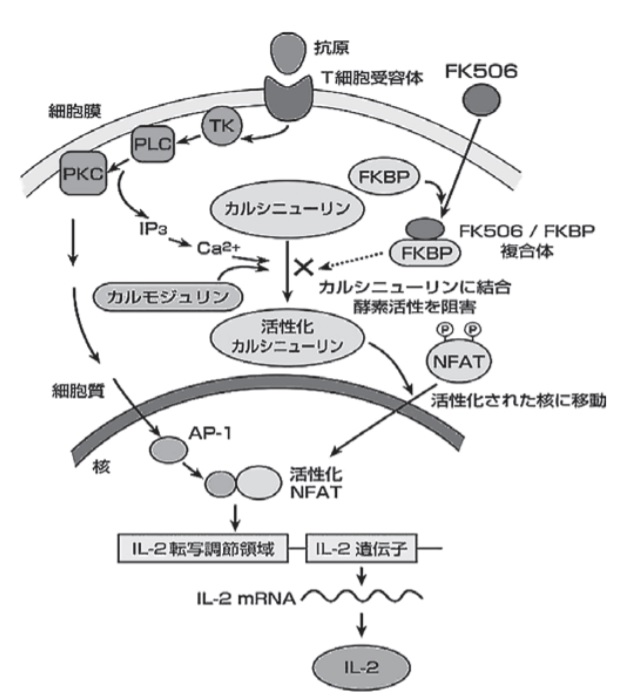
出典:タクロリムス(FK506)開発物語 – 日本生物工学会
医者でも科学者でもないので、患者が把握する必要はないですし、説明をみても大部分がちんぷんかんぷんかもしれませんが(僕もそうです)、キーワードを掴んでおくくらいの意図で、興味があったら調べてみるといいかもしれません。
少し長くなりましたが、以上です。
潰瘍性大腸炎では薬による内科的治療がメインになりますね。納得して治療を受けるためにも、患者側で少しづつ薬の知識を付けていくことが大切になると思います。




