こんにちわ、管理人(@UCinfo_blog)です。
このページは、『腸から始まる健康ライフ』(TBSラジオ|毎週月曜 17:50-18:00)という番組で炎症性腸疾患について取り上げられた回を文字起こししています。
下記の全4回の第3回です。
全4回
- 炎症性腸疾患とはどのような病気か?(第1回)
- 炎症性腸疾患、受診のタイミング(第2回)
- 炎症性腸疾患の外科治療(第3回)
- 炎症性腸疾患との付き合い方(第4回)
番組情報
- 番組:『腸から始まる健康ライフ』
- 放送タイトル:「炎症性腸疾患の外科治療」
- 放送局:TBSラジオ
- 放送日:2018年6月18日(月)17:50 – 18:00
- 出演(※敬称略)
- 中澤有美子(パーソナリティー)
- 杉田昭(ゲスト/横浜市立市民病院・炎症性腸疾患科部長)
- 番組ページ:https://www.tbsradio.jp/264093
中澤:こんにちわ、中澤有美子です。
『腸から始まる健康ライフ』、この番組は耳から服用する整腸剤。体のなかでも大切な器官である腸から健康を考えます。
今月のゲストは横浜市立市民病院・炎症性腸疾患科部長の杉田昭先生です。
今日は炎症性腸疾患の治療法ついて伺います。

via TBSラジオ
中澤:杉田先生、今週もよろしくお願いいたします。
杉田:よろしくお願いします。
中澤:杉田先生は炎症性腸疾患、いわゆる潰瘍性大腸炎やクローン病の外科手術をご専門になさっています。
外科の手術は具体的にはどんなふうにするんでしょうか?
杉田:潰瘍性大腸炎とクローン病について、ふたつの疾患で手術はだいぶ違います。
潰瘍性大腸炎についてお話させていただきますと、手術の理由は3つあります。
重量で、つまり大出血したり腸に穴が空いたりして手術を受けるかた。
それからお薬がなかなか効かなくて入退院を繰り返していらっしゃるかた。
それから癌ができるかた。
その3通り、手術の理由があります。
一番多い理由は2番目のなかなかよくならない、「難治」とわたしども呼んでますけども、それですね。
その次に多いかたが重症で手術を受ける。
一番少ないかたが癌のかたですね。
ところが最近、癌のかたの率が非常に増えてきました。
それは長期にこの病気、潰瘍性大腸炎を罹患しているかたが増えたことが原因だと思っておりますので、それはひとつ注意する点ですね。
手術の方法は基本的には大腸を全部切除します。
大腸を全部切除しますと、以前ですと永久人工肛門になりました。
現在もその手術がなくなったわけではありませんが、現在では新しい手術が行われるようになっています。
大腸を全部取りますが、肛門を残します。
ご自分の小腸で回腸嚢(かいちょうのう)と言って、ものを貯めるところですね、袋をつくります。
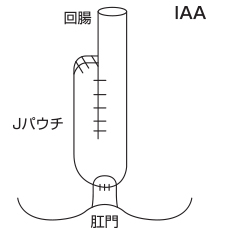
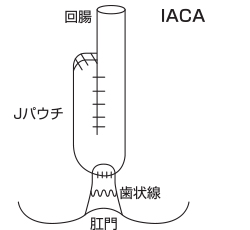
長さ15cmくらいの腸をふたつに折って腸を繋げて袋を作って、その袋を肛門の近くに繋ぐという方法が主流になっています。
繋ぐ場所によって、肛門ぎりぎりに繋ぐ場合(※①)と少し病変を残して繋ぐ場合(※②)とありまして、肛門ぎりぎりに繋ぎますと病変が全部なくなりますが、少し便が漏れるかたがいらっしゃいます。
少し病変を残しますと、便の漏れがなくなると。
両方の手術とも長所短所があると。
このふたつの手術を上手く使い分けることが必要だと思います。
手術はのあとの経過はわたしどもはいいと思いますね。
便の回数は1年後には平均6回になりますね。
漏れもほとんど無くなるかたのほうが多いですし、社会生活も普通にしていただけますので、経過としては非常によろしいかと思います。
※注
① IAA( ileoanal anastomosis:回腸嚢肛門吻合術)
② IACA(ileoanal canal anastomosis:回腸嚢肛門管吻合術)
※画像引用:http://www.ibd-nandarou.jp
中澤:1日6回の便の回数になるというのはだいぶ減ったということなんですね。
杉田:はい。手術を受けるかたっていいますのは、いつもトイレがどこにあるか探しているかたなんですよね。
いつトイレに行きたくなるかわからない。
1年後には6回の便の回数とお話しましたが、トイレは探さないんです。我慢できるんですね。
ですので、山登りもできますし、海外旅行も行けますし、お仕事にも差し支えないということがありますので、回数だけではなくてどういう時に便意があるかというのが非常に大事なところです。
杉田:クローン病の手術の理由というのは潰瘍性大腸炎と違いまして、クローン病は超全体に炎症が起こりますので、腸が狭くなる、腸に穴が開く(瘻孔)かたが多くなります。
手術理由の半分、50%は狭窄(きょうさく)、つまり腸が狭くなるということですね。
25%のかたが瘻孔(ろうこう)ですね。
腸と皮膚が繋がってしまう、腸と腸が繋がってしまう、腸と膀胱が繋がってしまう、そういうような症状で手術を受けるかたが多いですね。
もうひとつ大きな特徴は痔ろうですね。痔ろうを含めた肛門疾患です。
腸や肛門が狭くなる、おしりからたくさん膿が出るというようなことで手術を受けるかたが多いですね。
クローン病のかたの場合は手術の率が多くなりまして、内科的治療を継続していても10年で40%を超えて手術を受けると言われていますので、これはひとつ大きな特徴ですね。
手術の方法は潰瘍性大腸炎と違いまして、クローン病の皆さんは小腸に病変があることが多いですね。
小腸というのは栄養の消化・吸収に非常に大事なところですので、残す必要があります。
少しの病変は取らない、大きな病変だけ取って基本的に小腸をなるだけ残す、広げることができる狭窄形成という手術もあります。
そういう手術をして、腸をなるだけ温存するというのが基本的な考えですね。
杉田:食事とか運動はどうかというご質問がときどきありますね。
食事につきましては潰瘍性大腸炎のかたの場合は手術のあとは制限は基本的にありません。
クローン病の皆さんは、動物性脂肪がクローン病を悪くするという説があります。
ですけど、わたしどもの患者さんを拝見してますと、必ずしも動物性の脂肪だけで病変が悪くなっているようにも思われませんし、人のクローン病についての根拠というのもまだ十分に解明されていないと思いますので、暴飲暴食はしないでいただいて、「たまにはステーキを食べてもいいです」というふうにわたしどもはお話するようにしています。
ですので、あまり手術のあとの制限を必要以上に厳しくしないということが大事だと思っています。
中澤:なるほど。
杉田:運動についてはお元気であれば両疾患とも特に制限するものはありません。
中澤:そうですか。ありがとうございます。
では来週は炎症腸疾患との付き合い方について伺います。
杉田先生、来週もよろしくお願いします。
杉田:ありがとうございました。
- 潰瘍性大腸炎の外科手術の基本は大腸をすべて切除する方法だが、大腸を切除した後に、小腸の末端部分である回腸をJ字型などに折り曲げて回腸嚢(かいちょうのう)と呼ばれる袋を作り、それを直腸の下の部分である肛門管とつなげる手術が主流。
- 回腸嚢を作ることにより、便を溜める機能を持たせることができる。
- しかし、回腸嚢炎(回腸嚢に発生する原因不明の炎症)や発がんのリスクもある。
- クローン病については、小腸に病変がある場合が多い。小腸は栄養吸収に重要な臓器であるため、病変部分だけを切除し、できるだけ残す手術をする。
第4回へつづく。
第4回へ
- 炎症性腸疾患とはどのような病気か?(第1回)
- 炎症性腸疾患、受診のタイミング(第2回)
- 炎症性腸疾患の外科治療(第3回)
- 炎症性腸疾患との付き合い方(第4回)
〈おわり〉




